|
Chương 22:
|
|
Năm |
Mầm bệnh |
Người phát hiện |
|
1863 |
Vi khuẩn than |
L.Pasteur |
|
1873 |
Vi khuẩn hủi (phong) |
H.Hansen |
|
|
Vi khuẩn sốt hồi quy |
O.Obermeier |
|
1878 |
Vi khuẩn tụ cầu |
L.Pasteur |
|
1879 |
Vi khuẩn lậu |
A.Neisser |
|
1880 |
Vi khuẩn thương hàn |
K.Eberth. G.Gaffky |
|
1882 |
Vi khuẩn lao |
R.Koch |
|
1883 |
Vi khuẩn tả |
R.Koch |
|
|
Vi khuẩn liên cầu |
T.Bilroth , L.Pasteur |
|
1884 |
Vi khuẩn bạch hầu, uốn ván |
E.Klebs, F.Loffler,A.Nicolaev |
|
1885 |
Vi khuẩn E.coli |
T.Escherichi |
|
1886 |
Vi khuẩn Bruccela |
D.Bruce,B.Bang, G.Traum |
|
1887 |
Vi khuẩn não mô cầu |
A.Weichselbaum |
|
1891 |
Vi khuẩn lỵ |
K.Shiga |
|
1894 |
Vi khuẩn dịch hạch |
A.Yersin |
|
1896 |
Vi khuẩn gây ngộ độc thịt |
E.Van Ermengen |
|
1901 |
Virus sốt vàng |
W.Reed |
|
1905 |
Vi khuẩn giang mai |
E.Schaudina, E.Holiman |
|
1906 |
Vi khuẩn ho gà |
Bordet-Gengou |
|
1908 |
Virus gây ung thư |
Ellerman-Bang |
|
1909 |
Virus bại liệt |
|
|
1911 |
Virus Thủy đậu |
Aragao-E.Paschen |
|
1933 |
Virus cúm |
U.Smith-H.ADNewes |
|
1934 |
Virus quai bị và virus viêm não Nhật Bản |
C.Johnson-E.Goodpasture |
|
1938 |
Virus sởi |
H.Plotz |
|
1940 |
Virus sốt xuất huyết Dengue |
A.Smorodissev-A.Chumacov |
|
1953 |
Virus Adeno |
W.Row |
|
1964 |
Virus viêm gan B |
Blumberg |
|
1967 |
Marburg |
Fill |
|
1969 |
Lazza |
|
|
1970 |
Dengue |
|
|
1973 |
Virus viêm gan A |
Frinston |
|
1976 |
Virus Ebola |
|
|
1977 |
Virus viêm gan D |
Rizzetto |
|
1983 |
Virus HIV |
Montagnier |
|
1989 |
Virus Viêm gan C |
Choo |
|
1990 |
Virus viêm gan E |
Reyes |
|
1884 |
Virus viêm gan G |
Simons |
b- Sản xuất vaccin
|
Năm |
Loại vaccin |
Người đề xuất |
|
1796 |
Vaccin đậu mùa |
E.Jenner |
|
1880 |
Vaccin bệnh than |
Louis Pasteur |
|
1885 |
Vaccin dại bất hoạt |
Louis Pasteur |
|
1892 |
Vaccin tả |
Haffkine |
|
1896 |
Vaccin tả |
Kolle |
|
1898 |
Vaccin thương hàn |
Raita |
|
1915 |
Vaccin chống hoại thư |
Weinberg |
|
1921 |
Vaccin BCG phòng lao |
L.C.A.Calmette-A.F.Mguerin |
|
1923 |
Vaccin ho gà |
Blum-Madsen |
|
1926 |
Vaccin bạch hầu |
G.Ramon-Glenny |
|
1927 |
Vaccin uốn ván |
Ramon-Zoeller |
|
1932 |
Vaccin sống sốt vàng |
M.Theiler |
|
1933 |
Vaccin Weil’s |
Wani |
|
1937 |
Vaccin cúm bất hoạt |
Salk |
|
1938 |
Vaccin viêm não |
A.Cmorodinsov-E.Levkovich |
|
1940 |
Vaccin dại bất hoạt |
D.Semple |
|
1943 |
Vaccin cúm sống |
Francis |
|
1949 |
Vaccin Lepto |
A. Varpholomeev-G.Kovalxkii |
|
1953 |
Vaccin bại liệt chết (Salk) |
Salk |
|
1957 |
Vaccin bại liệt sống uống |
Sabin |
|
1960 |
Vaccin sởi sống |
J.F.Enders,Yokuno,A.A.Smordintsev |
|
1967 |
Vaccin quai bị bất hoạt |
(Hoa Kỳ) |
|
1968 |
Vaccin viêm não mủ C |
Gotschlich |
|
1969 |
Vaccin Rubella sống |
(Hoa Kỳ-Bỉ) |
|
1971 |
Vaccin viêm não mủ A |
Gotschlich |
|
1974 |
Vaccin Rubella sống |
Takahashi |
|
1978 |
Vaccin viêm gan B huyết tương |
|
|
1979 |
Vaccin Viêm phế cầu |
Maufas |
|
1980 |
Vaccin dại nuôi cấy tế bào |
Austrian |
|
1981 |
Vaccin ho gà vô bào |
(Pháp – Nhật) |
|
1983 |
Vaccin thủy đậu |
Sato |
|
1983 |
Vaccin viêm gan B tái tổ hợp |
Takahshi |
|
1986 |
Vaccin sởi+quai bị+Rubella |
MerkCo.Ltd (Hoa Kỳ), Myanohara (Nhật) |
|
1988 |
Vaccin Hib |
Merieux |
|
1992 |
Vaccinviêm gan A |
|
|
1993 |
Vaccin cộng hợp 5 thành phần DTP-IPV-Hib |
|
|
1996 |
Vaccin DPT-Hib-HepB |
|
|
1998 |
Vaccin Rota và Lyme |
|
22.2. VACCIN
22.2.1. Sự phát triển của vaccin
Vaccin học (Vaccinology) được mở đầu thành công vào cuối thế kỷ 18 bởi bác sĩ thú y E.Jenner (Anh) với vaccin làm từ chủng gây bệnh đậu bò, tiêm cho cậu bé 13 tuổi J.Philip. Hiện nay, Tổ chức Y tế Thế giới (WHO) đã công nhận tiêm vaccin là phương cách bảo vệ hiệu quả, giúp nhân loại tránh được các bệnh truyền nhiễm. Từ 1880, Louis Pasteur (Pháp) đã sáng chế thành công vaccin chống bệnh Than và nhiều loại vaccin khác trên ý tưởng của Jenner, tạo ra một trường phái riêng tồn tại cho đến ngày nay. Sang nửa thế kỷ 20, mặc dù công nghệ vaccin có những bước tiến vượt bậc và đạt nhiều thành tích đáng kể, nhưng cũng đã nảy sinh nhiều thách thức, nhiều bệnh dịch nguy hiểm tái phát và mới xuất hiện.
Tình trạng miễn dịch mà cơ thể có được sau khi sử dụng vaccin là kết quả của sự đáp ứng miễn dịch đối với các thành phần kháng nguyên có trong vaccin. Tùy từng loại vaccin, hiệu lực bảo vệ có thể do miễn dịch dịch thể, miễn dịch qua trung gian tế bào hoặc phối hợp cả hai loại. Ngoài miễn dịch đặc hiệu, vaccin còn có khả năng tăng cường cả miễn dịch không đặc hiệu như làm tăng quá trình thực bào nhờ kháng thể đóng vai trò là yếu tố opsonin đặc hiệu và nhờ lymphokin hoạt hóa đại thực bào…
22.2.2. Nguyên tắc sử dụng vaccin
Việc sử dụng vaccin phải đảm bảo các nguyên tắc sau đây:
- Tiêm chủng trên phạm vi rộng, đạt tỷ lệ cao.
- Tiêm chủng đúng đối tượng.
- Bắt đầu tiêm chủng đúng lúc; bảo đảm đúng khoảng cách giữa các lần tiêm chủng; tiêm chủng nhắc lại đúng thời gian.
- Tiêm chủng đúng đường và đúng liều lượng.
- Nắm vững phương pháp phòng và xử trí các phản ứng không mong muốn do tiêm chủng.
- Bảo quản vaccin đúng quy định.
22.2.2.1. Phạm vi và tỷ lệ tiêm chủng
- Về phạm vi tiêm chủng:
Phạm vi tiêm chủng được quy định theo tình hình dịch tễ của từng bệnh. Phạm vi tiêm chủng đương nhiên không giống nhau giữa các nước. Ngay cả các khu vực trong một nước cũng có thể có sự khác nhau. Những quy định này lại có thể thay đổi theo thời gian do sự thay đổi về dịch tễ dịch tễ học của bệnh nhiễm khuẩn. Về lý thuyết, người ta thường nói tiêm chủng càng rộng càng tốt. Thực tế thì không thể thực hiện được điều đó vì những lý do sau đây: Thứ nhất, sẽ rất tốn kém (chi phí cho việc mua hoặc sản xuất vaccin và cho việc tổ chức tiêm chủng); thứ hai, tuy các phản ứng không mong muốn do vaccin gây ra rất ít nhưng không phải là không có.
- Về tỷ lệ tiêm chủng:
Những khu vực có lưu hành bệnh truyền nhiễm, tiêm chủng phải đạt trên 80% đối tượng chưa có miễn dịch mới có khả năng ngăn ngừa được dịch. Nếu tỷ lệ tiêm chủng chỉ đạt trong khoảng từ 50% đến 80%, nguy cơ xảy ra dịch chỉ giảm bớt. Nếu tỷ lệ tiêm chủng dưới 50% dịch vẫn dễ dàng xảy ra.
22.2.2.2. Đối tượng tiêm chủng
Đối tượng cần được tiêm chủng một loại vaccin nào đó là tất cả những người có nguy cơ nhiễm vi sinh vật gây bệnh mà chưa có miễn dịch.
Trẻ em là đối tượng cần được đặc biệt quan tâm. Sau khi hết miễn dịch thụ động do mẹ truyền (trong thời gian khoảng 6 tháng) nguy cơ mắc bệnh của trẻ rất lớn. Mặt khác miễn dịch thụ động nhờ kháng thể truyền qua rau thai hoặc qua sữa chỉ có đối với những bệnh mà cơ chế bảo vệ chủ yếu do miễn dịch dịch thể. Đối với những bệnh mà cơ chế bảo vệ là miễn dịch qua trung gian tế bào thì trẻ có thể bị bệnh ngay từ những tháng đầu tiên sau khi sinh. Những hiểu biết này là cơ sở cho việc quy định thời điểm bắt đầu tiêm chủng cho trẻ em. Trừ những đối tượng chống chỉ định, tất cả trẻ em đều phải được tiêm chủng.
Đối với người lớn, đối tượng tiêm chủng thu hẹp hơn. Thường chỉ tiến hành tiêm chủng cho những nhóm người có nguy cơ cao. Trong thời kỳ mở cửa, số lượng người đi du lịch giữa các nước ngày càng lớn, tiêm chủng cho người du lịch đã trở thành yêu cầu bắt buộc đối với cả nước có công dân đi du lịch và cả nước đón khách du lịch.
Trong những năm gần đây, đề phòng bệnh uốn ván sơ sinh, phụ nữ ở lứa tuổi sinh đẻ được tiêm phòng uốn ván.
Hình 22.2: Tiêm chủng vaccin
Diện chống chỉ định tiêm chủng (không được tiêm chủng) có hướng dẫn riêng đối với mỗi vaccin. Nói chung không được tiêm chủng cho các đối tượng sau đây:
- Những người đang bị sốt cao. Những trường hợp đang bị nhiễm khuẩn nhẹ không sốt hoặc chỉ sốt nhẹ thì không cần phải hoãn tiêm chủng.
- Những người đang ở trong tình trạng dị ứng. Những người có cơ địa dị ứng hoặc có lịch sử gia đình bị dị ứng vẫn tiêm chủng được, nhưng cần phải theo dõi cẩn thận hơn.
- Vaccin sống giảm độc lực không được tiêm chủng cho những người bị thiếu hụt miễn dịch, những người đang dùng thuốc đàn áp miễn dịch hoặc những người mắc bệnh ác tính.
- Tất cả các loại vaccin virus sống giảm độc lực không được tiêm chủng cho phụ nữ đang mang thai.
22.2.2.3. Thời gian tiêm chủng
Việc tiêm chủng được tiến hành thường xuyên hoặc tập trung tiêm chủng hàng loạt tùy thuộc vào yêu cầu của mỗi loại vaccin và các điều kiện cụ thể khác.
- Thời điểm tổ chức tiêm chủng: Khi đã xác định được quy luật xuất hiện dịch, cần phải tiến hành tiêm chủng đón trước mùa dịch, để cơ thể có đủ thời gian hình thành miễn dịch. Đối với vaccin được tiêm chủng lần đầu, thời gian tiềm tàng kéo dài từ 24 giờ đến 2 tuần (trung bình khoảng 1 tuần), tùy thuộc vào bản chất vaccin và tính phản ứng của cơ thể. Hiệu giá kháng thể đạt được đỉnh cao nhất sau khoảng 4 ngày đến 4 tuần (trung bình 2 tuần). Đó là kết quả của đáp ứng miễn dịch tiên phát. Khi tiêm chủng nhắc lại, thời gian tiềm tàng sẽ rút ngắn, hiệu giá kháng thể đạt được đỉnh cao nhất chỉ sau một số ngày nhờ những tế bào lympho có trí nhớ miễn dịch. Đó là kết quả của đáp ứng miễn dịch thứ phát.
- Khoảng cách giữa các lần tiêm chủng: Đối với những vaccin phải tiêm chủng nhiều lần (khi tạo miễn dịch cơ bản), khoảng cách hợp lý giữa các lần tiêm chủng là 1 tháng. Nếu khoảng cách này ngắn hơn, mặc dù tiêm chủng lần sau nhưng kết quả đáp ứng của cơ thể vẫn chỉ như tiên phát, đáp ứng miễn dịch thứ phát sẽ không có hoặc bị hạn chế. Ngược lại, vì một lý do nào đó phải tiêm chủng lần tiếp theo sau hơn 1 tháng, hiệu quả miễn dịch vẫn được đảm bảo, vì vậy lần tiêm chủng trước vẫn được tính. Tuy nhiên, không nên kéo dài việc tiêm chủng nếu không có những lý do bắt buộc, vì trẻ có thể bị mắc bệnh trước khi được tiêm chủng đầy đủ.
- Thời gian tiêm chủng nhắc lại: Tùy thuộc vào thời gian duy trì được tình trạng miễn dịch có đủ hiệu lực bảo vệ của mỗi loại vaccin. Thời gian này khác nhau đối với các loại vaccin khác nhau. Khi tiêm chủng nhắc lại thường chỉ cần 1 lần. Với lần tăng cường này, cơ thể sẽ đáp ứng miễn dịch nhanh và mạnh hơn, cho dù kháng thể của lần tiêm chủng trước chỉ còn lại rất ít.
22.2.2.4. Liều lượng và đường đưa vaccin vào cơ thể
a- Liều lượng
Liều lượng vaccin tùy thuộc vào loại vaccin và đường đưa vào cơ thể. Liều lượng quá thấp sẽ không đủ khả năng kích thích cơ thể đáp ứng miễn dịch. Ngược lại, liều lượng quá lớn sẽ dẫn đến tình trạng dung nạp đặc hiệu đối với lần tiêm chủng tiếp theo.
b- Đường tiêm chủng
- Chủng (rạch da): đây là đường cổ điển nhất, được thực hiện ngay từ lúc Jenner sáng chế ra vaccin phòng bệnh đậu mùa. Đối với vaccin này, đường chủng vẫn được dùng cho tới khi bệnh đậu mùa bị tiêu diệt hoàn toàn trên hành tinh của chúng ta (1979), không cần phải chủng đậu nữa. Ngày nay đường chủng vẫn còn được sử dụng cho một số ít vaccin.
- Đường tiêm: Có thể tiêm trong da, tiêm dưới da hoặc tiêm bắp, không bao giờ tiêm vaccin vào đường tĩnh mạch. Tiêm trong da có thể được thực hiện bằng bơm kim tiêm hoặc bằng bơm nén áp lực không kim.
- Đường uống: Đường uống là đường đưa vaccin vào cơ thể dễ thực hiện nhất. Tuy nhiên chỉ thực hiện được đối với vaccin không bị dịch đường tiêu hóa phá hủy. Cùng với tiến bộ trong sự hiểu biết về vai trò của miễn dịch tại chỗ do IgA tiết, những vaccin phòng bệnh đường tiêu hóa (hoặc bệnh ở nơi khác nhưng vi sinh vật xâm nhập vào cơ thể theo đường tiêu hóa) đã được sử dụng hoặc đang được nghiên cứu đưa vào cơ thể bằng cách uống. Đường uống kích thích miễn dịch tiết tại chỗ mạnh hơn nhiều so với đường tiêm.
Ngoài 3 đường nói trên, vaccin còn được vào cơ thể theo một số đường khác như khí dung, đặt dưới lưỡi, thụt vào đại tràng, những đường này ít được sử dụng.
22.2.2.5. Các phản ứng phụ do tiêm chủng
Về nguyên tắc, vaccin phải đảm bảo đủ độ an toàn. Song trên thực tế không thể đạt được mức độ an toàn tuyệt đối. Tất cả các vaccin đều có thể gây ra phản ứng phụ ở một số người.
- Phản ứng tại chỗ: Những phản ứng nhẹ thường gặp sau tiêm chủng là nơi tiêm có thể hơi đau, mẩn đỏ, hơi sưng hoặc nổi cục nhỏ. Những phản ứng này sẽ mất đi nhanh chóng sau một vài ngày, không cần phải can thiệp gì. Nếu tiêm chủng không đảm bảo vô khuẩn, nơi tiêm có thể bị viêm nhiễm, mưng mủ.
- Phản ứng toàn thân: Trong các phản ứng toàn thân, sốt hay gặp hơn cả (10% đến 20%). Sốt thường hết nhanh sau một vài ngày. Co giật có thể gặp nhưng với tỷ lệ rất thấp (1/10.000), hầu hết khỏi không để lại di chứng gì. Một số vaccin có thể gây ra phản ứng nguy hiểm hơn, trong đó có sốc phản vệ, tuy nhiên tỷ lệ rất thấp.
Khi bàn về những phản ứng do vaccin, rất cần phải nhấn mạnh rằng mức độ nguy hiểm do vaccin nhỏ hơn rất nhiều so với mức độ nguy hiểm do bệnh nhiễm khuẩn tương ứng gây ra. Thí dụ, tỷ lệ biến chứng nguy hiểm do bệnh ho gà gấp hàng trăm đến hàng nghìn lần phản ứng nguy hiểm do vaccin bạch hầu – ho gà – uốn ván (vaccin DPT) gây ra.
22.2.2.6. Bảo quản vaccin
Vaccin rất dễ bị hỏng nếu không được bảo quản đúng. Chất lượng vaccin ảnh hưởng trực tiếp đến hiệu lực tạo miễn dịch, vì vậy các vaccin cần phải được bảo quản tốt ngay từ lúc nó được sản xuất cho tới khi được tiêm chủng vào cơ thể. Thường quy trình bảo quản các vaccin không giống nhau, nhưng nói chung các vaccin đều cần được bảo quản trong điều kiện khô, tối và lạnh.
Nhiệt và ánh sáng phá hủy tất cả các loại vaccin, nhất là những vaccin sống như vaccin sởi, bại liệt và vaccin BCG sống. Ngược lại, đông lạnh phá hủy nhanh các vaccin giải độc tố (như vaccin phòng uốn ván và bạch hầu). Trong quá trình sử dụng ở cộng đồng, các vaccin cần được bảo quản ở nhiệt độ trong khoảng từ 2oC đến 8oC.
Một trong những công việc quan trọng nhất trong việc tổ chức tiêm chủng là tạo lập được dây chuyền lạnh. Dây chuyền lạnh không đơn thuần là có các nhà lạnh, tủ lạnh, các phích đá hoặc các hộp cách nhiệt mà còn phải lưu ý cả những khâu trung gian trong quá trình vận chuyển vaccin và tiến hành tiêm chủng. Vaccin nếu đã bị phá hủy dù có được bảo quản lai ở điều kiện thích hợp cũng không thể có hiệu lực trở lại, cũng không có tác dụng nữa, phải loại bỏ.
Một điểm cũng cần được lưu ý là các hóa chất tẩy uế, sát trùng đều có thể phá hủy vaccin. Nếu các dụng cụ tiêm chủng được khử trùng bằng hóa chất thì chỉ cần một lượng rất ít dính lại cũng có thể làm hỏng vaccin. Vì vậy các dụng cụ tiêm chủng trước khi dùng phải được rửa sạch sau đó khử trùng ở nhiệt độ cao bằng cách luộc hoặc hấp.
22.3. TIÊU CHUẨN CỦA VACCIN
Hai tiêu chuẩn cơ bản nhất của vaccin là an toàn và hiệu lực.
22.3.1. An toàn
Một vaccin lý tưởng khi sử dụng sẽ không gây bệnh, không gây độc và không gây phản ứng. Sau khi sản xuất vaccin phải được cơ quan kiểm định nhà nước kiểm tra chặt chẽ về mặt vô khuẩn, thuần khiết và không độc.
- Vô khuẩn: Vaccin không được nhiễm các vi sinh vật khác, nhất là các vi sinh vật gây bệnh.
- Thuần khiết: Ngoài kháng nguyên đưa vào để kích thích cơ thể đáp ứng miễn dịch chống vi sinh vật gây bệnh, không được lẫn các thành phần kháng nguyên khác có thể gây ra các phản ứng phụ bất lợi.
- Không độc: Liều sử dụng phải thấp hơn rất nhiều so với liều gây độc.
Tuy nhiên, như đã nêu ở phần 2.5., không có vaccin nào đạt được độ an toàn tuyệt đối. Khi cân nhắc để quyết định xem một vaccin nào đó có được đưa vào sử dụng hay không, cần phải so sách giữa mức độ phản ứng do vaccin và tính nguy hiểm của bệnh nhiễm khuẩn tương ứng.
22.3.2. Hiệu lực
Vaccin có hiệu lực lớn là vaccin gây được miễn dịch ở mức độ cao và tồn tại trong một thời gian dài. Hiệu lực gây miễn dịch của vaccin trước hết được đánh giá trên động vật thí nghiệm, sau đó trên thực địa.
Trên động vật thí nghiệm: Cách thứ nhất, đánh giá mức độ đáp ứng miễn dịch thông qua việc xác định hiệu giá kháng thể hoặc xác định mức độ dương tính của phản ứng da. Cách đánh giá này không cho biết hiệu lực bảo vệ. Cách thứ hai, xác định tỷ lệ động vật đã được tiêm chủng sống sót sau khi thử thách bằng vi sinh vật gây bệnh.
Dù đã được cơ quan kiểm định nhà nước kiểm tra và đã được đánh giá trên động vật, trước khi đưa ra tiêm chủng rộng rãi, vaccin đều phải được thử nghiệm trên thực địa (field test): Vaccin được tiêm chủng cho một cộng đồng, theo dõi thống kê tất cả các phản ứng phụ và đánh giá khả năng bảo vệ khi mùa dịch tới.
Ngoài 2 tiêu chuẩn trên, để chọn một vaccin tiêm chủng, người ta còn quan tâm đến giá thành và tính thuận lợi cho việc tiến hành tiêm chủng.
22.3.3. Các nhân tố ảnh hưởng đến hiệu lực của vaccin
22.3.3.1. Bản chất và liều lượng của vaccin
Hiệu lực của vaccin sẽ cao nếu chứa các kháng nguyên có tính sinh miễn dịch mạnh. Mặt khác vaccin phải được sản xuất từ các chủng vi sinh vật “đủ tư cách đại diện” cho tác nhân gây bệnh.
22.3.3.2. Đường đưa vaccin vào cơ thể
22.3.3.3. Các chất phụ gia miễn dịch
Các chất phụ gia miễn dịch được dùng rộng rãi nhất là các hợp chất của nhôm (aluminum hydroxit hoặc aluminum photphat). Chất phụ gia miễn dịch có tác dụng làm cho vaccin chậm giáng hóa, vì vậy có thể giảm được liều lượng và số lần tiêm chủng. Chất phụ gia còn có tác dụng kích thích cơ thể đáp ứng miễn dịch mạnh hơn. Như vậy chất phụ gia miễn dịch vừa có tác dụng làm tăng hiệu quả kinh tế, vừa có tác dụng làm tăng hiệu quả miễn dịch.
22.3.3.4. Tình trạng dinh dưỡng
Những ảnh hưởng của tình trạng dinh dưỡng đến đáp ứng miễn dịch đã được xác định. Những kết quả nghiên cứu cho thấy, suy dinh dưỡng làm giảm đáp ứng miễn dịch qua trung gian tế bào rõ hơn miễn dịch dịch thể. Tuy nhiên các trẻ suy dinh dưỡng vẫn cần được tiêm chủng vì 2 lý do: Thứ nhất, chúng vẫn có khả năng đáp ứng miễn dịch; thứ hai, chúng rất dễ bị mắc các bệnh truyền nhiễm.
22.3.3.5. Kháng thể do mẹ truyền
Kháng thể do mẹ truyền có khả năng ức chế đáp ứng miễn dịch của loại vaccin tương ứng. Vì vậy hiệu lực miễn dịch của một số vaccin sẽ bị hạn chế nếu tiêm chủng quá sớm khi hiệu giá kháng thể do mẹ truyền còn tương đối cao. Những bệnh như lao, bại liệt có cơ chế đề kháng chủ yếu là miễn dịch qua trung gian tế bào, đứa trẻ không được mẹ truyền, vì vậy phải được tiêm vaccin phòng lao và uống vaccin phòng bại liệt từ rất sớm ngay những ngày đầu tiên sau khi sinh.
22.4. PHÂN LOẠI VACCIN
Vaccin có thể chia thành 3 loại:
1) Vaccin giải độc tố,
2) Vaccin chết toàn thể hoặc kháng nguyên tinh chế, và
3) Vaccin sống giảm độc lực.
22.4.1. Vaccin giải độc tố
Loại vaccin này được sản xuất từ ngoại độc tố của vi khuẩn đã được làm mất tính độc nhưng vẫn giữ được tính kháng nguyên. Vaccin giải độc tố kích thích cơ thể sản xuất ra kháng độc tố, là loại kháng thể có khả năng trung hòa ngoại độc tố. Vaccin này nhằm phòng chống các bệnh nhiễm trung do vi khuẩn gây bệnh chủ yếu bằng ngoại độc tố.
22.4.2. Vaccin chết toàn thể hoặc kháng nguyên tinh chế
Loại vaccin này sản xuất từ các vi sinh vật gây bệnh. Sau khi vi sinh vật đã bị giết chết có thể lấy toàn bộ huyền dịch làm vaccin (vaccin toàn thể), hoặc tinh chế lấy các thành phần kháng nguyên quan trọng, đó là các “kháng nguyên bảo vệ” (protective antigens).
Các kháng nguyên này chủ yếu kích thích đáp ứng miễn dịch dịch thể. Các kháng thể được hình thành có thể trực tiếp giết chết vi sinh vật, ngăn cản sự bám dính của chúng vào tế bào cơ thể vật chủ, làm tăng khả năng thực bào …, hoặc phối hợp các cơ chế trên.
22.4.3. Vaccin sống giảm độc lực
Loại vaccin này sản xuất từ vi sinh vật gây bệnh hoặc vi sinh vật giống vi sinh vật gây bệnh về cấu trúc kháng nguyên, đã được làm giảm độc lực không còn khả năng gây bệnh. Vaccin sống tạo ra trong cơ thể một quá trình nhiễm khuẩn tự nhiên, kích thích cơ thể đáp ứng cả miễn dịch toàn thể và miễn dịch tại chỗ, cả miễn dịch dịch thể và miễn dịch qua trung gian tế bào.
Tuy nhiên điều phải quan tâm đặc biệt là tính an toàn của vaccin sống, phải đảm bảo không còn khả năng gây bệnh hoặc chỉ gây bệnh rất nhẹ, và vi sinh vật phải có tính di truyền ổn định không trở lại độc lực ban đầu.
22.5. PHỐI HỢP VACCIN
Mục đích chính của việc phối hợp vaccin là mà giảm bớt số mũi tiêm chủng hoặc làm giảm bớt số lần tổ chức tiêm chủng. Có 2 loại phối hợp vaccin:
1) Tiêm chủng vaccin phối hợp (trộn các vaccin với nhau, tiêm chủng cùng một lần, cùng một đường)
2) Tiêm chủng nhiều vaccin riêng biệt trong cùng một thời gian, có thể ở các vị trí khác nhau hoặc theo những đường khác nhau.
Hình 22.4: Tiêm vaccin cho trẻ em
Phối hợp vaccin phải đảm bảo giữ được hiệu lực tạo miễn dịch và không gây ra tác hại gì. Hiệu lực tạo miễn dịch đối với mỗi thành phần vaccin ít nhất phải bằng khi chúng được tiêm chủng riêng rẽ. Một số trường hợp khi phối hợp vaccin tạo ra được đáp ứng miễn dịch mạnh hơn. Ngược lại có những trường hợp phối hợp không hợp lý làm giảm hiệu lực tạo miễn dịch. Sự phối hợp vaccin hợp lý sẽ không làm tăng tỷ lệ phản ứng phụ. Nghĩa là độ an toàn vẫn được đảm bảo như khi chúng được tiêm chủng riêng rẽ ở những thời gian khác nhau.
22.6. PHÁT TRIỂN VACCIN
22.6.1. Tiêu chuẩn chấp nhận
- Tuyệt đối vô khuẩn và an toàn khi sử dụng với số lượng lớn.
- Hiệu quả bảo vệ cộng đồng tương đối cao và phải kéo dài (có thể suốt đời người).
- Thích ứng với tình hình dịch tễ ở địa phương.
- Được dung nạp tốt, dễ sử dụng, ổn định chất lượng kể cả ở các nước vùng nhiệt đới nóng ẩm và giá cả được chấp nhận.
22.6.2. Thời kỳ sơ khai
Đậu mùa, sau bệnh sẽ không mắc lại, biện pháp miễn dịch chủ động do Jenner (1796) đề xuất với chủng đậu Bò. Kapikian và cộng sự đề nghị tiêm vaccin cho trẻ chống bệnh viêm dạ dày ruột qua đường uống Rotavirus từ khỉ theo phương pháp Jenner.


Năm 1985 Pasteur dùng vaccin làm yếu qua cấy truyền trên thỏ phòng dại – phát sinh từ vaccin. Từ đó tạo nguyên lý “làm yếu mầm bệnh bằng cấy truyền sang cơ chất không thích hợp” còn gọi là “phương pháp cố định”.
22.6.3. Thời kỳ giải độc tố và vaccin bất hoạt
- 1884 Laffler phát hiện vi khuẩn bạch hầu và Roux – Yersin phát hiện độc tố bạch hầu gây bệnh.
- Sau khi Behring – Kitasato phát hiện kháng huyết thanh thì Gleumy – Ramon giải độc độc tố bằng formalin – ra đời vaccin giải độc tố bạch hầu 1923.
- Tiến đến phát minh vaccin toàn thân tế bào bất hoạt chống vi khuẩn thương hàn, tả, ho gà, vaccin virus bất hoạt khác như: Bại liệt Salk, viêm não Nhật Bản, cúm.
22.6.4. Thời kỳ vaccin sống
Nuôi cấy virus trong phòng thí nghiệm đã thành công vào giữa thế kỷ 20 nhờ đó việc sản xuất vaccin phất triển. Enders tạo môi trường nuôi virus từ 1948. Năm 1954 Sabin phát triển vaccin bại liệt bất hoạt bằng kỹ thuật nuôi cấy tế bào thận khỉ đồng thời Sabin và cộng sự làm vaccin bại liệt sống gồm 3 typ, thực địa ở Rumani thành công. Tiếp đó là các vaccin sống như: Sốt vàng, sởi, quai bị, rubella (thập kỷ 60), Rota, Bại liệt Sabin.
22.6.5. Thời kỳ công nghệ gen
Virus học và nuôi cấy mô phát triển là tiền đề cho phát triển vaccin. Đặc biệt khi miễn dịch học hiện đại và công nghệ gen tái tổ hợp ra đời đã kích thích mạnh mẽ nghiên cứu sản xuất vaccin công nghệ cao. Trước đây chỉ có các bác sĩ nhân y và thú y quan tâm đến vaccin. Đến nay, nhiều nhà khoa học thuộc các lĩnh vực sinh, hóa, lý và công nghệ đã kết hợp với nhau nghiên cứu ứng dụng công nghệ gen và protein trong phát triển vaccin.
Đầu tiên là với vaccin viêm gan B: Tác nhân gây bệnh là virus nhóm ADN mà tiểu phần HBs có trong máu bệnh nhân là kháng nguyên chính. Vì chưa có thể sản xuất lớn, việc thu nhóm HBs lúc đầu dựa vào nguồn máu bệnh nhân nên dễ lây nhiễm, số lượng có hạn và không an toàn. Khắc phục điều này có hai nhà sản xuất Merck (Mỹ) và Matsubazơ (Nhật) đồng thời tìm ra phương pháp tái tổ hợp dùng nấm men sản xuất kháng nguyên HBs. ADN của virus viêm gan B được gắn vào nấm men thông qua plasmid và nuôi cấy nấm men tái tổ hợp sẽ sản sinh số lượng lớn kháng nguyên dùng pha chế vaccin. Phương pháp mới đã thay thế hoàn toàn công nghệ cổ điển và đưa ngành sản xuất vaccin bước vào kỷ nguyên mới.
Hình 22.9: Vaccin phòng tránh một số ung thư
22.6.6. Năm hướng phát triển trong tương lai
- Sử dụng các phụ gia (adjuvant) mới, nhằm gây ra loại đáp ứng miễn dịch mong muốn. Thí dụ, chất nhôm photphat và các oligonucleotid chứa CpG demetyl hóa đưa vào vaccin khiến đáp ứng miễn dịch phát triển theo hướng dịch thể (tạo kháng thể) thay vì tế bào.
- Vaccin polypeptit: tăng cường tính sinh miễn dịch nhờ liên kết tốt hơn với các phân tử MHC: peptit nhân tạo ½ giống virus, ½ kia gắn MHC; đoạn peptit mô phỏng một quyết định kháng nguyên (epitop).
- Anti-idiotyp: idiotyp là cấu trúc không gian của kháng thể tại vị trí gắn kháng nguyên, đặc hiệu với kháng nguyên tương ứng. Anti-idiotyp là các kháng thể đặc hiệu đối với idiotyp, do đó anti-idiotyp xét về mặt đặc hiệu lại tương tự với kháng nguyên. Vậy, thay vì dùng kháng nguyên X làm vaccin, người ta dùng idiotyp anti-anti-X.
- Vaccin ADN: ADN của tác nhân gây bệnh sẽ được biểu hiện bởi tế bào người được chủng ngừa. Lợi thế của ADN là rẻ, bền, dễ sản xuất ra số lượng lớn nên thích hợp cho những chương trình tiêm chủng rộng rãi. Ngoài ra, vaccin ADN còn giúp định hướng đáp ứng miễn dịch: tác nhân gây bệnh ngoại bào được trình diện qua MHC loại II, dẫn đến đáp ứng CD4 (dịch thể và tế bào). Khi kháng nguyên của tác nhân đó được chính cơ thể người biểu hiện, nó sẽ được trình diện qua MHC loại I, lúc này đáp ứng miễn dịch tế bào qua CD8 được kích thích. Tuy nhiên phương pháp này là con dao hai lưỡi bởi lẽ tế bào mang ADN lạ có nguy cơ bị nhận diện là “không ta”, sinh ra bệnh tự miễn.
- Sử dụng véc-tơ - dùng các virus hoặc Protein “tải” và “cộng hợp” kháng nguyên.
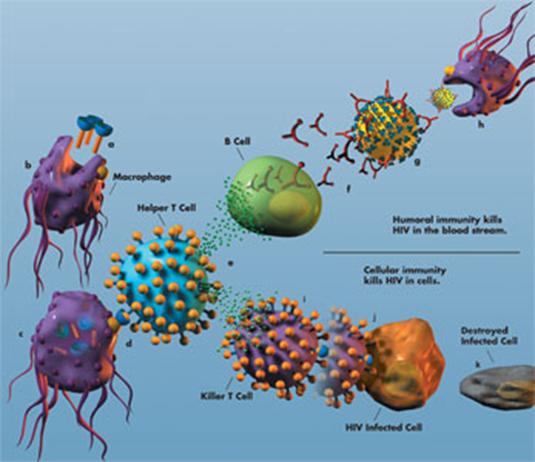
Hình 22.10: Định hướng sản xuất vaccin chống HIV/AIDS
22.6.7. Công nghệ mới trong sản xuất vaccin
22.6.7.1. Đại cương
Các công nghệ mới trong sản xuất vaccin đã góp phần quan trọng trong quá trình phòng chống bệnh tật cho con người. Sự bùng nổ về số lượng các công nghệ như tái tổ hợp ADN, tinh khiết đại phân tử, sinh hoá học Protein … đã tạo ra nhiều ứng dụng trong sản xuất các loại vaccin đặc hiệu cho nhiều loại bệnh mà y học tưởng như bó tay (Viêm gan B, viêm não Nhật Bản, …). Trong khoảng hai thập kỷ cuối của thiên niên kỷ thứ 2 đã có sự bùng nổ về số lượng những vấn đề kỹ thuật trong sản xuất vaccin mới. Có được sự phát triển này là do những tiến bộ nhanh chóng trong nhiều lĩnh vực, bao gồm sinh học phân tử, công nghệ tái tổ hợp ADN (rADN), sinh hoá học protein, hoá học polysaccharit, sinh hoá học phân tích, tinh khiết đại phân tử, virus học, vi khuẩn học, huyết thanh học và miễn dịch học. Một vài ứng dụng sớm nhất của những công nghệ mới hơn đã dành cho những vaccin đã có, với mục đích là để tăng số lượng sản xuất (như vaccin viêm gan B) hoặc để có sự an toàn hơn (như vaccin ho gà). Tuy nhiên, phần lớn những ứng dụng đều hướng vào việc phát triển những vaccin mới mà từ trước đến nay chưa làm được. Các công nghệ mới còn được mở rộng sang những lĩnh vực khác như thay đổi sinh lý học (thụ tinh), dị ứng, ung thư, điều trị miễn dịch và hội chứng suy giảm miễn dịch mắc phải.
Mục tiêu của một vaccin chủ động là kích thích cơ thể tạo ra một trạng thái miễn dịch bảo vệ ở người được tiêm. Có hai loại vaccin chủ động: Vaccin “sống” là một vi sinh vật hoạt động như một tác nhân gây miễn dịch, có khả năng gây nhiễm cho các tế bào và nhân lên ở túc chủ mà không gây ra bệnh; Vaccin “chết” hay “bất hoạt” là một kháng nguyên gây miễn dịch, không có khả năng gây bệnh truyền nhiễm túc chủ.
Bảng 22.2: Công nghệ mới trong vaccin học
|
Lĩnh vực |
Công nghệ |
Áp dụng |
|
Di
truyền
|
ADN
tái tổ hợp
(rADN)
|
-Nhận biết
kháng nguyên
-Tách kháng nguyên -Tổng hợp kháng nguyên -Loại trừ đột biến -Loại trừ độc lực |
|
Hóa
sinh
|
Tổng
hợp peptid
|
-Nhận
biết các biểu vị peptid -Tổng hợp biểu vị peptid |
|
|
Cấu
trúc protein và cacbonhydrat
|
-Dự đoán
bằng vi tính về các biểu vị tế bào T -Nhận biết kháng nguyên -Tách kháng nguyên -Xác định độ dao động của biểu bì -Tá chất mới |
| Miễn dịch |
Kháng
thể đơn dòng
|
-Nhận
dạng kháng nguyên -Tách kháng nguyên -Xác định sự biến đổi của biểu vị -Kích hoạt biểu vị không là protein -Tiềm năng của tá chất mới |
| Điều hòa miễn dịch |
-Tính
miễn dịch phân tử -Khám phá miễn dịch niêm mạc đối với bệnh đường ruột |
22.6.7.2. Vaccin sống
Một vài vaccin sống đã đáp ứng về cơ bản những tiêu chuẩn cho một vaccin lý tưởng. Đó là: Có khả năng tạo ra một sự bảo vệ suốt đời với một phản ứng tối thiểu ở gần như toàn thể những người đã nhận một hoặc hai liều vaccin. Những vaccin loại này chứa các vi sinh vật thường là các virus; chúng gây nhiễm các tế bào và nhân lên ở túc chủ, giống như sự nhân lên của vi sinh vật hoang dại gây ra nhiễm khuẩn tự nhiên. Như vậy, vi sinh vật có trong vaccin sẽ gây ra một đáp ứng miễn dịch của cơ thể giống như đáp ứng với vi sinh vật hoang dại. Vaccin sống đã được giảm độc lực, tức là khả năng gây bệnh của vi sinh vật hầu như đã được loại bỏ bằng các thủ thuật sinh học hay kỹ thuật. Các vaccin sống thường tạo ra cả hai loại miễn dịch, đó là miễn dịch dịch thể (kháng thể) và miễn dịch tế bào (tế bào Limpho T).
Vaccin sống gồm có 2 loại sau:
a/ Vaccin cổ điển
Thuật ngữ “cổ điển” đề cập tới những chiến lược vaccin không dùng tới công nghệ rADN. Chiến lược vaccin cổ điển đầu tiên làm giảm độc lực trong nuôi tế bào đã trở nên hiện thực trong các thập kỷ 40 và 50 với nuôi tế bào hiện đại invitro (trong phòng thí nghiệm) và khả năng nuôi virus trong các nuôi tế bào đó, tạo ra vaccin uống poliovirus, các vaccin tiêm như sởi, quai bị, thuỷ đậu, rubella. Một cách chế tạo vaccin cổ điển thứ hai là phân lập và nuôi virus động vật, gây ra một bệnh động vật tương tự như bệnh ở người. Virus động vật này tạo ra được miễn dịch ở người nhưng không gây bệnh cho người. Đó là trường hợp Jenner đã dùng virus Vaccina (đậu bò) để làm vaccin phòng bệnh đậu mùa ở người (Variola virus) 200 năm về trước. Chính vaccin này đã dẫn đến việc thanh toán bệnh đậu mùa trên phạm vi toàn thế giới vào giữa thập kỷ 70, đây cũng chính là căn bệnh đầu tiên được thanh toán bằng vaccin.

Hình 22.11: Kiểm tra dưới kính hiển vi điện tử
b/ Vaccin tái tổ hợp
Có 2 hướng trong đó công nghệ rADN đã được ứng dụng để phát triển những vaccin virus sống mới: Ứng dụng thứ nhất là tạo ra những biến đổi đặc hiệu hoặc những xoá bỏ ở gen của virus, điều đó sẽ làm cho virus được giảm độc lực một cách vững bền. Như vậy, chúng sẽ không còn có khả năng quay trở lại độc lực. Đây là hướng đi tạo vaccin H5N1 của Viện Vệ sinh dịch tễ TƯ (Hà Nội). Ứng dụng thứ hai của công nghệ ADN cho việc phát triển những vaccin sống mới là làm cho những virus trở thành các vecto của những Polypeptit “ngoại lai” hay những Epitop peptit từ những tác nhân gây bệnh khác của người. Mục đích tạo ra những vecto như vậy là để giới thiệu Polypeptit hay peptit ngoại lai cho hệ thống miễn dịch, trong khuôn khổ của một virus sống, làm sao cho hệ thống miễn dịch đáp ứng với Polypeptit ngoại lai như một kháng nguyên miễn dịch “sống”. Như vậy sẽ phát triển được một miễn dịch rộng rãi hơn (dịch thể, tế bào hay cả hai). Là một phần của một virus sống, Polypeptit ngoại lai được biểu thị bên trong bào tương của tế bào bị nhiễm, được làm gẫy thành những đoạn peptit, rồi được chuyển vận tới bề mặt của tế bào. Từ đó, chúng sẽ kích thích sự đáp ứng của tế bào Limpho T độc với tế bào. Vecto virus mẫu thường được dùng rộng rãi trong việc tạo ra vaccin sống mới là virus đậu mùa. Để làm cho virus này trở thành một vecto, phải tạo ra một plasmid có chứa gen cho polypeptit ngoại lai, với những trình tự nối tiếp hướng sự biểu thị của nó vào trong các tế bào, sự kết hợp đó được gọi là “một cát xét biểu thị”. Virus Vaccinia và cát xét biểu thị được đưa cùng vào nuôi tế bào, các tế bào có thể tiếp nhận cả hai cùng một lúc vào trong bào tương. Ở đó xảy ra quá trình tái tổ hợp, sản xuất ra một virus Vaccinia tái tổ hợp biểu thị ra Polypeptit ngoại lai.
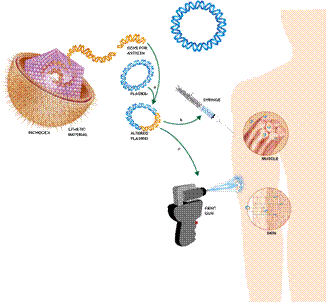
Hình 22.12: Sản xuất vaccin ADN
22.6.7.3. Vaccin bất hoạt
So với vaccin sống thì các vaccin bất hoạt dễ sản xuất hơn. Theo định nghĩa, các vaccin bất hoạt không thể nhân lên hoặc lan tỏa để có thể gây ra bệnh. Nói chung, chúng được dung nạp tốt hơn, đặc biệt phần lớn các vaccin bất hoạt đã qua xử lý tinh khiết để loại bỏ các đại phân tử khác. Ngoài ra, do công nghệ phát triển hiện nay, có thể dễ thực hiện được việc sản xuất các vaccin bất hoạt. Khả năng tạo miễn dịch của một vaccin bất hoạt thường được nâng cao nhờ thêm tá dược. Tá dược duy nhất được cấp giấy phép dùng cho người là muối nhôm hydroxit hay photphat, đã được dùng tiêm cho hơn 1 tỷ người trên toàn cầu. Kháng nguyên của vaccin gắn một cách vững bền vào muối nhôm nhờ tác động tương hỗ iôn và làm thành một hỗn dịch. Các vaccin chết thường có chức năng kích thích các đáp ứng miễn dịch dịch thể, cũng như khởi động cho miễn dịch tế bào.
a/ Vaccin bất hoạt nguyên tế bào
Sản xuất vaccin bất hoạt nguyên tế bào vi khuẩn hay toàn hạt nhỏ virus, với mục đích kích thích việc hình thành các kháng thể đối với nhiều kháng nguyên; một vài vaccin còn có tác dụng trung hoà tác nhân gây bệnh. Trong trường hợp vaccin viêm gan A chẳng hạn, các tế bào bị nhiễm virus viêm gan A được làm dung giải bởi các hạt virus đã tinh khiết bằng phương pháp sinh hoá học, bất hoạt bằng Formalin, rồi sau đó hấp phụ vào một muối nhôm.Chiến lược cổ điển này dẫn đến việc sản xuất ra những vaccin có hiệu lực, đến nay vẫn còn là một công nghệ lựa chọn cho nhiều vaccin virus.
b/ Vaccin bất hoạt protein
Đối với nhiều tác nhân gây bệnh thì việc phát triển một vaccin dựa trên Protein là chiến lược được lựa chọn. Phương pháp chế tạo ra một vaccin dựa trên Protein bằng các kỹ thuật miễn dịch, di truyền và sinh hoá học xác định tính đặc hiệu kháng nguyên. Kỹ thuật nói trên cho phép các biểu vị bảo vệ và những Polypeptit được xác định rất đặc hiệu. Vaccin viêm gan B làm từ nguồn huyết tương người là vaccin đầu tiên trong thể loại này. Protein bề mặt của virus viêm gan B (HBsAg), được xác định là một Lipoprotein, một kháng nguyên có những biểu vị bảo vệ trên bề mặt. HBsAg lấy từ huyết tương của những người mang virus viêm gan B mãn được tinh khiết rồi bất hoạt để làm vaccin. Vaccin viêm gan B tái tổ hợp là ứng dụng đầu tiên của công nghệ rADN cho việc sản xuất vaccin dùng cho người.
22.6.8. Định hướng phát triển vaccin mới
Để phát triển 1 vaccin mới có nhiều trở ngại thường làm nản lòng các nhà nghiên cứu và đầu tư:
- Cần thời gian lâu 10-20 năm
- Rủi ro cao: Khoảng 80% gặp thất bại trong nghiên cứu lâm sàng
- Không ngạc nhiên khi các doanh nghiệp nhà nước ở các nước tư bản không tiếp tục phát triển sản xuất vaccin nữa.
- Báo trước/tồn tại một hố sâu ngăn cách giữa cam kết của cộng đồng quốc tế, quốc gia về nhu cầu sức khỏe cộng đồng với vấn đề thương mại.
- Các tổ chức thương mại luôn cân nhắc về khả năng thu hồi vốn, giá cả và thị trường.
Nói chung, để phát triển vaccin mới cần xem xét các vấn đề công nghệ sau:
So sánh công nghệ bào chế “Cổ điển”:
- Vaccin sống giảm độc lực hay được bất hoạt.
- Vaccin nguyên tế bào hay vaccin tiểu đơn vị“ Mới”:
- Những vecto sống, vật lây truyền khác.
- Những mầm bệnh được biến đổi về di truyền.
- Cộng hợp.
- Tá dược.
- Hấp thu qua niêm mạc.
- Tái tổ hợp ADN.
- Những kỹ thuật phát hiện kháng nguyên.
- Các thiết bị chiết tách.
Với các tế bào vi khuẩn hoặc nấm men đã được lắp ghép thêm các gen mới, người ta có thể nuôi cấy ở quy mô lớn sản xuất các loại protein kháng nguyên để chế tạo ra các loại vaccin thế hệ mới. Ưu điểm của các loại vaccin này là:
- Rất an toàn vì không sử dụng các tác nhân gây bệnh.
- Giá thành hạ vì không phải nuôi cấy trên phôi gà hoặc trên các tổ chức động vật, trong các thiết bị đắt tiền.
- Hạn chế được kinh phí kiểm định.
- Hạ thấp giá thành trong bảo quản và vận chuyển.
Thuộc về các loại vaccin thế hệ mới có thể kể đến vaccin kháng nguyên nhân tạo, vaccin riboxom, vaccin các mảnh của virus, vaccin công nghệ ADN.
Các vaccin chống ung thư gan nguyên phát, chống ung thư cổ tử cung , chống ung thư bạch cầu Burkih là những bước tiến quan trọng đầu tiên của con người trong việc tìm kiếm biện pháp miễn dịch chống hiểm hoạ ung thư. Nhờ ghép được ADN của vi khuẩn Hansen vào vi khuẩn E.coli mà người ta hy vọng làm ra được vaccin chống phong thế hệ hai ngừa một bệnh nan y đang làm khổ sở 15 triệu người trên thế giới. Theo Vane và Cuatrecasas (1984) có thể tóm tắt các tiến bộ lai của vaccin tương lai như sau:
a. Vaccin thông thường: Vaccin sống giảm độc và vaccin bất hoạt mà việc sản xuất chủ yếu dựa trên kiến thức kinh nghiệm.
b. Vaccin cải tiến: việc sản xuất dựa trên nuôi cấy invitro (kể cả tế bào động vật có vú), nắm chắc tính chất các kháng nguyên hiểu biết rõ các vị trí sinh miễn dịch và ADN của chúng.
c. Vaccin protein đơn: bao gồm việc phân lập kháng nguyên tinh khiết sao nhân mã hoá các kháng nguyên đó, phân tích cấu trúc bậc nhất đưa vào sử dụng công nghệ kháng thể đơn dòng và tá dược cải tiến.
d. Vaccin peptit tổng hợp: việc chế tạo dựa trên hoá miễn dịch, nghiên cứu cấu trúc peptit trên máy tính và hiểu biết cơ chế của hiện tượng cộng hợp.
e. Vaccin qua đường uống, khí dung và thực phẩm.
22.6.8. Các dạng trình bày mới của vaccin tương lai
Đó là các loại: ADN tái tổ hợp di truyền, vaccin ăn qua miệng, vaccin tinh thể Trehaloz, vaccin dán trên da.Một gen kháng nguyên được ghép vào hệ gen của một vi khuẩn hay virus (vecto) dưới sự điều hoà của một promoter, rồi gây nhiễm cho cơ thể, kích thích tạo miễn dịch. Vaccin tái tổ hợp có vecto dẫn truyền này, cũng như loại hình vaccin sống giảm độc, còn nhiều hạn chế. Trước hết nó khá cồng kềnh do phải duy trì nguồn virus hay vi khuẩn sống. Do vậy, người ta phải tìm kiếm một phương thức khác, đưa gen kháng nguyên vào một vecto đơn giản là plasmid. Thực nghiệm cho thấy, khi đưa ADN của một loại plasmid tái tổ hợp mang gen kháng nguyên ngoại lai vào cơ thể thì cơ thể lại tạo miễn dịch chống lại. Việc nghiên cứu thử nghiệm này đã và còn tiếp tục trong những năm tới đây.
Vaccin nucleic bao gồm vaccin ADN và vaccin ARN. Đó là các ADN hoặc ARN của một loại plasmid tái tổ hợp mang gen kháng nguyên ngoại lai và promoter.
22.6.8.1. Vaccin tái tổ hợp dùng tiêm
Loại vaccin này đang tạo một cuộc cách mạng trong công nghệ sản xuất vaccin. Năm 1989, Gustav (USA) tình cờ phát hiện ra liệu pháp gen trong phòng thí nghiệm dùng tế bào động vật có vú sản xuất một loại protein mã hoá trong gen. Ba năm sau, S. Johnston ở đại học Texas phát minh kỹ thuật nhân chuỗi ADN tạo sản phẩm protein ngoại lai trên tế bào động vật. Từ protein đến vaccin phải chờ đến bước đột phá tiếp theo của các nhà bác học Mỹ Harriet Robinson, David Weiner và nhóm S.Johnstons tiến hành thành công vào năm 1991.
Vaccin ADN có tác dụng chống ung thư, chữa bệnh tự miễn dịch và dị ứng. Vaccin ADN có khả năng dung nạp cao, an toàn, ổn định và hiệu quả kéo dài so với vaccin cổ điển. Ngoài ra, việc dễ dàng sản xuất lớn, giá thành chấp nhận được rất có lợi cho các nước đang phát triển.
22.6.8.2. Vaccin ăn qua miệng (thực phẩm)
Giữa những năm 80, RoyCutiss III và Guy Gardinau (USA) đề xuất ý tưởng cấy gen ADN ngoại lai của virus, vi khuẩn vào thực vật. Năm 1992 nhà thực vật học Boyce Thompson ở New-York có ý tưởng làm vaccin tự nhiên cho người qua việc ăn các thực phẩm cấy gen trên. Hiện đã có ít nhất 5 công ty công nghệ sinh học lớn đang nghiên cứu phát triển vaccin “ăn” được kiểu này.
22.6.8.3. Vaccin hóa học dùng tinh thể “Trehaloz” làm “vật mang”
Là loại đường đôi có nhiều trong các mô sinh học, có khả năng tích trữ năng lượng để duy trì sự sống khi gặp điều kiện bất lợi. Năm 1990 B.Roz ở Anh đã đề xuất việc gắn các kháng nguyên với tinh thể này và xoa trên da, dễ dàng xâm nhập vào mô sống phóng thích kháng nguyên như kiểu tiêm chủng cổ điển. Trehaloz còn là tá dược đông khô vaccin, dạng khí dung dùng qua đường thở (vaccin cúm). Nhờ khả năng bắt giữ và thải chậm, vaccin Trehaloz rất ổn định luôn giữ được công hiệu cao trong thời gian dài ở bất kỳ nhiệt độ bảo quản nào (60oC/1 tháng không mất công hiệu).
22.6.8.4. Vaccin dán trên da
Người Mỹ cho rằng việc thấm qua da cũng là một cách đưa vaccin vào tiếp cận hệ thống miễn dịch của cơ thể người. Nhóm nghiên cứu của G.Glenm đã thử dán miếng giấy thấm chứa độc tố tả CT. CT là chất kích thích miễn dịch mạnh nhưng nếu được làm giảm độc tính (các tiểu phần) thì chính nó trở thành một tá dược chuẩn cho nhiều loại vaccin khác, việc đưa CT qua da rất an toàn sau khi thử trên một số người tình nguyện. Thử với LT của E.coli trên chuột cũng cho kết quả tốt. Đã có 30 loại kháng nguyên làm vaccin thử ở dạng này (bạch hầu, uốn ván, cúm, dại …) thậm chí không gây miễn dịch chéo với CT. “Miễn dịch qua da” đã bước đầu được thử trên 18 người tình nguyện với hai kháng nguyên CT và LT dán trên cánh tay trong 6 giờ. Sau 3 tuần đo hiệu giá kháng thể thấy rất cao, không gây phản ứng phụ so với chứng. Có thể vaccin này sẽ phải cải tiến bằng việc thay dùng trực tiếp các độc tố vi khuẩn bằng các vector plasmid ADN.
22.6.8.5. Vaccin khí dung: Phun xịt qua đường hít thở (Vaccin cúm…)
22.7. TIÊM CHỦNG VÀ NHỮNG SỰ CỐ SAU TIÊM CHỦNG
22.7.1. Lợi ích và thách thức
Trong 2 thế kỷ qua vaccin đã góp phần rất lớn đẩy lùi nhiều bệnh tật và giảm tỷ lệ tử vong cho con người. Trước khi bị khai tử bởi vaccin bệnh đậu mùa từng là nỗi kinh hoàng của cả Châu âu trong thế kỷ 18, đã cướp đi sinh mạng của hàng triệu người. Vaccin cũng là vũ khí hữu hiệu chống lại các bệnh truyền nhiễm nguy hiểm như Bại liệt, Sởi, Viêm não góp phần quan trọng hạn chế những di chứng gây tàn phế cho bệnh nhân, tiết kiệm được nhiều chi phí cho gia đình và xã hội.
Trung bình hàng năm, tiêm chủng đã cứu sống được khoảng 3 triệu người trên toàn thế giới, khống chế và loại trừ được nhiều căn bệnh mới nảy sinh nhưng con người chưa có vaccin phòng chống.

Hình 22.13: Biết bao trẻ em còn chưa được tiêm chủng vaccin hàng năm
Với một số bệnh cụ thể sau, nếu được miễn dịch bằng vaccin, số người trên toàn thế giới sẽ được cứu sông hàng năm sẽ là:
- Từ bệnh đậu mùa: (5 triệu người). Thực tế bệnh đã chấm dứt từ năm 1997 đến nay.
- Từ bệnh tiêu chảy (3 triệu người), riêng Rotavirus là 0,9 triệu người.
- Nhiễm khuẩn hô hấp: (3,7 triệu người), trong đó do phế cầu là 1,2 triệu do virus 0,5 triệu.
- Từ lao (3,2 triệu người), sởi (2,7 triệu người), sốt rét (2,1 triệu người).
- Uốn ván (2 triệu người), viêm gan siêu vi B (1,2 triệu người), HIV/AIDS (1 triệu người), ho gà (1 triệu người), bại liệt (0,6 triệu người), bạch hầu (0,3 triệu người), sốt xuất huyết (0,03 triệu người).
Tổng cộng: 24.395.000 người (nguồn CVI/GPV1-1997).
Lợi ích của tiêm chủng vaccin cho cộng đồng trong nhiều thập kỷ qua đã được thế giới công nhận. Thành tựu nổi bật nhất là việc thanh toán vĩnh viễn bệnh đậu mùa trên phạm vi toàn cầu từ những năm 1980. Ở nhiều quốc gia trong đó có Việt Nam đã công bố xóa bỏ bệnh bại liệt vào năm 2000. Trong vòng 10 năm tới, có thể chúng ta sẽ đẩy lùi bệnh uốn ván sơ sinh bằng vaccin. Ở Việt Nam dự án tiêm chủng mở rộng quốc gia đã triển khai 10 loại vaccin, hai thập kỷ qua đã giảm đáng kể tỷ lệ mắc và tử vong do các bệnh truyền nhiễm như ho gà, bạch hầu, tả, thương hàn, lao.
Tiêm vaccin sởi có thể giảm 80% nguy cơ mắc và tử vong do bệnh sởi gây ra ở trẻ em, song trong số trẻ được tiêm có một tỷ lệ nhỏ bị phản ứng.
Khoa học ngày càng phát triển trong các lĩnh vực vi sinh vật học, miễn dịch học, sinh học phân tử, di truyền học, hóa học, vật lý, tin học và công nghệ nano đã hỗ trợ đắc lực cho công cuộc tìm kiếm những vaccin an toàn, công hiệu hơn. Vaccin học đã tiếp cận sang nhiều lĩnh vực mới như bệnh dị ứng, bệnh xã hội học, các bệnh nan y (ung thư, HIV/ADIS), bệnh ký sinh trùng sốt rét và đạt nhiều thành quả đáng kể. Giá vaccin cũng từng bước được tháo gỡ bằng những biện pháp hỗ trợ của các tổ chức Quốc tế (UNICEF thỏa thuận với các nhà sản xuất giảm giá các vaccin thiết yếu cho trẻ em) và chính phủ các nước (trợ giá các vaccin chương trình, giảm thuế, xóa bỏ sự ràng buộc của luật độc quyền sở hữu trí tuệ). Nhiều năm qua, Việt Nam đã mạnh dạn thực hiện chiến lược tự túc vaccin, Nhà nước hỗ trợ sản xuất vaccin trong nước và vận động nhân dân sử dụng vaccin nội địa, giữ được giá vaccin ở mức hợp lý. Việc cải tiến phương thức sản xuất theo lối “cộng hợp” để có vaccin đa giá (1 mũi tiêm phòng được nhiều bệnh) và thay vaccin thế hệ mới nhằm giảm đau đớn và lo lắng cho người dùng (nhất là với trẻ em) đã tạo điều kiện thuận lợi cho việc triển khai các chiến diïch tiêm chủng. Các tổ chức phi chính phủ như GAVI, quỹ Bill Gates cũng tạo nhiều nguồn tài trợ mới cho việc nghiên cứu và phát triển vaccin.
Những thách thức:
a/ Tính an toàn: Những phản ứng phụ không an toàn của vaccin cho người được tiêm đang là mặt trái, gây cản trở lớn cho công tác vận động tiêm chủng. Mặc dù tỷ lệ xuất hiện những phản ứng phụ nghiêm trọng do vaccin rất thấp, nhưng vấn đề xác định đúng nguyên nhân và cách khắc phục vẫn là những thách thức không nhỏ đối với mọi quốc gia.
b/ Chi phí: Việc đầu tư sản xuất vaccin rất tốn kém. Chi phí từ giai đoạn nghiên cứu đầu tiên đến việc sản xuất thử, trang thiết bị và cuối cùng là đánh giá lâm sàng hiệu quả của một vaccin mới ra đời ước tính từ 200 – 400 triệu USD. Đây quả là mức chi không tưởng cho các nước nghèo.
c/ Nhiều bệnh mới xuất hiện chưa có vaccin: Từ 3 thập kỷ qua đã xuất hiện nhiều bệnh truyền nhiễm mới như: HIV/AIDS, bò điên, sốt xuất huyết, SARS, cúm gà – là thách thức lớn cho giới khoa học và các nhà quản lý y tế của các nước. Trước hết nhân loại đang tập trung tìm hiểu nguyên nhân gây dịch, chủ động phòng và dập tắt các vụ dịch bằng nhiều biện pháp tổng hợp, song không thể bỏ qua giải pháp toàn diện và triệt để nhất là sử dụng vaccin. Mặt khác, vẫn phải tiếp tục tìm kiếm các vaccin hữu hiệu phòng chống các bệnh khác như: sốt rét, phong cùi, tim mạch, ung thư, dị ứng cùng nhiều bệnh nhiễm khuẩn và không nhiễm khuẩn khác.
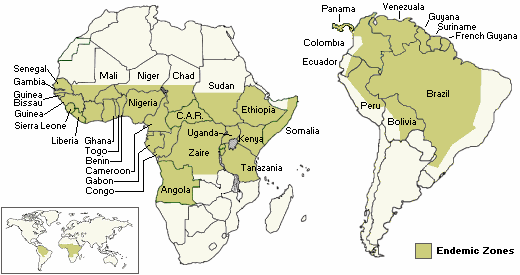
Hình 22.14: Vùng dịch Sốt vàng ở Châu Phi và Nam Mỹ
Mỗi năm có 130 triệu trẻ em được sinh ra nhưng vẫn có 30 triệu trẻ trong số này không được tiêm phòng, tỷ lệ tiêm phòng cho trẻ dưới 5 tuổi giảm từ 80% (năm 1990) xuống 74% (năm 1999) ¼ số trẻ mới sinh ra không được hưởng vaccin miễn phí của chương trình tiêm chủng mở rộng phòng 6 bệnh cơ bản sởi, bại liệt, uốn ván, bạch hầu, ho gà và lao. Trẻ em ở các nước đang phát triển vẫn có nguy cơ chết vì những bệnh có vaccin phòng ngừa cao gấp 10 lần so với trẻ ở các nước phát triển. Tiêm chủng là sự lựa chọn đúng đắn, cần miễn dịch để bảo vệ cả cộng đồng, tiêm chủng tiêu diệt mầm bệnh, bảo vệ không chỉ một thế hệ mà còn cho các thế hệ tiếp nối. Đầu tư cho tiêm chủng vẫn là giải pháp rẻ nhất trong các biện pháp phòng chống dịch bệnh: 50 USD cho tiêm chủng có thể tiết kiệm hàng chục ngàn USD cho việc cứu sống một sinh mạng do bệnh tật cướp đi.
22.7.2. Chương trình tiêm chủng mở rộng (TCMR)
Chương trình TCMR hình thành khái niệm từ đầu những năm 1974 đề ra mục tiêu năm 1990 chống 6 bệnh nguy hiểm.
Đặc điểm 6 bệnh:
- Sởi giết 2 triệu trẻ/năm.
- Uốn ván giết 800.000 trẻ/năm (2 mũi bảo vệ cả mẹ và con 80% trong 3 năm).
- Ho gà giết 600.000 trẻ/năm (công hiệu bảo vệ 62 – 80% nếu tiêm đủ 3 liều từ 6 tuần tuổi/cách 1 tháng).
- Lao: 2 triệu trẻ dưới 5 tuổi mắc/năm (60.000 sẽ lao màng não, tử vong 50 – 100%). BCG giữ 2 năm <80C.
Bảng 22.3: Nhận biết về chương trình TCMR
|
Nội dung |
Thế giới |
Việt Nam |
| Khởi động WHO | 1974 | 1984 |
| Loại vaccin | 6 loại (Bạch hầu, ho gà, uốn ván, lao, bại liệt, sởi) | 6 loại (Bạch hầu, ho gà, uốn ván, lao, bại liệt, sởi) |
| Bổ sung loại vaccin (1997) | Viêm gan B, thương hànVi, sốt vàng (tùy dịch tễ từng nước). | 1997/ Viêm gan B, thương hàn Vi, viêm não, tả (4 loại). |
| Đối tượng mục tiêu | < 5 tuổi | < 5 tuổi |
|
Độ lớn về thị trường |
130 triệu trẻ sơ sinh/năm (các nước AZAN 26 triệu), 65% số trẻ ở các nước đang phát triển | 1,6 triệu trẻ sơ sinh/năm |
- Bạch hầu: 10 – 18% tử vong trong các bệnh bạch hầu (25.000 trường hợp/năm ở trẻ em) hiệu quả bảo vệ 100% DTP nếu bảo quản tốt.
Từ năm 1997 TCMR của Việt Nam bổ sung thêm 4 loại vaccin: Tả uống, viêm gan virus B, viêm não Nhật Bản B và Thương hàn.
Trong TCMR tỷ lệ sau 20 năm thực hiện ở Việt Nam đã giảm 100 lần tỷ lệ mắc các bệnh trên ở trẻ em.
Chương trình tiêm chủng ở Việt Nam:
- Đối tượng tiêm chủng gồm trẻ em, phụ nữ có thai, phụ nữ tuổi sinh đẻ.
- Khoảng 17 triệu lượt đối tượng tiêm chủng trong 1 năm trong TCMR.
- Hơn 50% nhu cầu vaccin sử dụng trong TCMR được sản xuất trong nước.

Hình 22.17: Chương trình Tiêm chủng mở rộng
22.8.3. Một số lưu ý về chỉ định tiêm chủng
Không có nhiều chống chỉ định trong tiêm chủng. Tất cả trẻ em cần được tiêm chủng, trừ một số trường hợp sau:
a) Những liều tiêm tiếp theo đối với những trường hợp có phản ứng quá mẫn với liều tiêm trước hoặc những người có tiền sử dị ứng với các thành phần của vaccin.
b) Không nên tiêm vaccin BCG cho trẻ em bị bệnh AIDS.
Chú ý: Trẻ bị nghi ngờ nhiễm HIV hoặc đã có dấu hiệu của bệnh AIDS nên tiêm vaccin sởi cho trẻ khi được 6 tháng tuổi và nhắc lại khi trẻ được 9 tháng.
c) Trong trường hợp trẻ bị ốm nếu bố mẹ trẻ không đồng ý tiêm, không tiêm cho trẻ, cán bộ y tế cần đề nghị bà mẹ mang trẻ trở lại khi đã khỏi ốm.
Những trẻ đã có phản ứng quá mẫn với lần tiêm trước thì không nên tiêm tiếp. Nếu trẻ bị tiêu chảy khi uống OPV, cần cho trẻ uống 1 liều bổ sung cách liều thứ 3 ít nhất 4 tuần.
Lưu ý khi tiêm vaccin:
* Nếu tiêm hơn 1 loại vaccin trong cùng một thời điểm, hãy sử dụng một bơm kin tiêm cho mỗi loại vaccin đó và không được tiêm cùng một chỗ ở đùa hoặc tay. Mỗi loại vaccin cần được tiêm ở những vị trí khác nhau.
* Không tiêm hơn một liều cùng một loại vaccin cho phụ nữ hoặc trẻ em trong một lần tiêm chủng.
* Tiêm đúng khoảng cách giữa các mũi tiêm theo hướng dẫn. (Ví dụ: phải đợi tối thiểu 4 tuần giữa các liều đối với Bại liệt, DTP và viêm gan B)
* Những trường hợp sau không chống chỉ định:
- Có tiền sử dị ứng hoặc hen (trừ trường hợp bạn biết rõ dị ứng với thành phần nào của vaccin).
- Các trường hợp ốm nhẹ, như viêm nhiễm đường hô hấp hoặc tiêu chảy có thân nhiệt dưới 38,50C.
- Tiền sử gia đình co giật, động kinh hoặc ngất.
- Đang điều trị các thuốc kháng sinh.
- Nhiễm hoặc nghi ngờ nhiễm HIV nhưng chưa biểu hiện triệu chứng AIDS.
- Dấu hiệu và triệu chứng của AIDS, ngoại trừ vaccin BCG.
- Bệnh mãn tính như các bệnh về tim, phổi, thận hoặc bệnh gan.
- Các bệnh thần kinh bẩm sinh: Bại não hoặc hội chứng Down.
- Đẻ non hoặc nhẹ cân (không nên trì hoãn tiêm vaccin).
- Đã hoặc sắp phẫu thuật.
- Suy dinh dưỡng.
- Có tiền sử vàng da khi đẻ.
22.8.3. Lịch tiêm chủng
Bảng 22.4: Lịch tiêm chủng miễn dịch cơ bản cho trẻ em Việt Nam.
|
Tháng tuổi |
Vaccin cần tiêm |
Mũi tiêm |
| Sơ sinh (càng sớm càng tốt) |
BCG
(phòng lao) Viêm gan B |
1
mũi Vaccin viêm gan B mũi 1 |
| 2 tháng tuổi |
Bại
liệt Bạch hầu, ho gà, uốn ván Viêm gan B |
Bại
liệt lần 1 Bạch hầu, ho gà, uốn ván, mũi 1 Vaccin viêm gan B mũi 2 |
| 3 tháng tuổi |
Bại
liệt Bạch hầu, ho gà, uốn ván |
Bại
liệt lần 2 Bạch hầu, ho gà, uốn ván, mũi 2 |
| 4 tháng tuổi |
Bại
liệt Bạch hầu, ho gà, uốn ván Viêm gan B |
Bại
liệt lần 3 Bạch hầu, ho gà, uốn ván, mũi 3 Vaccin viêm gan B mũi 3 |
| 9 tháng tuổi | Vaccin sởi |
Mũi
1 khi trẻ đủ 9 tháng tuổi Và đưa trẻ đi tiêm trong chiến dịch tiêm nhắc vaccin sởi |
| Từ 1-5 tuổi | Viêm não Nhật Bản* |
Vaccin
viêm não mũi 1 Vaccin viêm não mũi 2 (Hai tuần sau mũi 1) Vaccin viêm não mũi 3 (một năm sau mũi 2) |
| Từ 2 – 5 tuổi | Vaccin tả* | 2 lần uống (lần 2 sau lần 1 hai tuần) |
| Từ 3 – 5 tuổi | Vaccin thương hàn* | Tiêm 1 mũi duy nhất |
* Chỉ tiêm chủng ở các vùng có nguy cơ bệnh
22.8.4. Những sự cố sau tiêm chủng
Lợi ích của tiêm chủng cho sức khỏe cộng đồng ai cũng rõ và là điều không thể phủ nhận. Song, những sự cố hay những phản ứng có hại cho sức khỏe từng cá nhân trong cộng đồng thì cần nhìn nhận đúng. Cũng như thuốc, vaccin dùng trong tiêm chủng luôn đạt yêu cầu về tính an toàn và hiệu lực bảo vệ mới được lưu hành. Nhưng không thể có một lọai vaccin nào hoàn toàn an toàn vì vẫn còn những tỷ lệ nhất định những sự cố xảy ra sau tiêm chủng. Thêm vào nguyên nhân do chính bản chất vaccin thì quá trình tiêm chủng cũng là một nguyên nhân gây sự cố đó.
Việc giám sát để hạn chế tác dụng của các sự cố đang là yêu cầu bức thiết trong chiến lược tiêm chủng ở nước ta hiện nay. Cần có hệ thống từ Trung ương đến cơ sở để thống kê các báo cáo trung thực về những phản ứng có hại đích thực do vaccin, do tiêm chủng hay do tác động ngẫu nhiên trùng hợp khi tiêm chủng. Để có cái nhìn trung thực ấy, cần phân loại những phản ứng sau tiêm như trong bảng dưới đây.
Bảng 22.5. Năm loại sự cố sau tiêm chủng
|
Loại phản ứng |
Nguyên nhân |
| Phản ứng của vaccin | Do bản chất vaccin gây ra với tỷ lệ vượt quá giới han cho phép về mức độ và phạm vi |
| Sai sót trong tiêm chủng | Sai sót trong sản xuất, bảo quản vaccin hay khi tiêm vaccin. |
| Ngẫu nhiên | Do tình cờ kết hợp nguyên nhân khác không phải do vaccin và tiêm chủng. |
| Phản ứng tâm lý | Do lo âu, sợ hãi làm tăng đau đớn và phản ứng phụ |
| Không rõ | Không xác định được nguyên nhân |
Choáng phản vệ dù có khả năng gây tử vong nhưng vẫn có thể điều trị được mà không để lại hậu quả lâu dài. Các phản ứng nặng khác do tác động ngẫu nhiên trùng hợp nhiều hơn do phản ứng đích thực của vaccin. Trong chiến dịch tiêm chủng, cần nắm vững các thông tin để dự đoán tỷ lệ và loại phản ứng sau tiêm chủng, phải tiến hành điều tra ngay nếu thấy tỷ lệ xảy ra cao hơn và phản ứng nặng hơn. Ngất xỉu thường xảy ra ở trẻ trên 5 tuổi (không đòi hỏi phải xử lý gì ngoài việc đặt bệnh nhân ở tư thế nằm nghiêng). Có thể ngăn ngừa trước bằng cách rút ngắn thời gian chờ đợi, giữ nhiệt độ phòng ở mức vừa phải dễ chịu, khi chuẩn bị vaccin đừng cho trẻ thấy và tiêm riêng rẽ từng trẻ một. Không để trẻ được tiêm bị ngã và phải để trẻ ở tư thế ngồi khi tiêm. Cảm giác trúng gió là kết quả của sự lo sợ khi đi tiêm chủng với những triệu chứng đặc biệt như nhức đầu nhẹ, chóng mặt, tê xung quanh miệng và các bàn tay, hơn nữa hay gặp ở các trẻ nhỏ, thậm chí ngừng thở, có khi hét trốn chạy. Lo sợ có thể dẫn đến một vài trường hợp co giật. Có tình huống gây hysteria hàng loạt (khởi đầu thường ngất xỉu từ một trẻ).
Giới hạn những tác động có hại của tiêm chủng và cách điều trị thể hiện trong bảng sau đây.
Bảng 22.6: Triệu chứng, cách điều trị và loại vaccin gây ra.
|
Vaccin |
PHẢN ỨNG |
GIAI ĐOẠN BỘC PHÁT |
TỶ LỆ TRONG 1 TRIỆU LIỀU |
| BCG |
-
Viêm hạch mủ - Viêm tai - Viêm nhiễm lan tỏa 2-6 tháng
|
2-6
tháng 1-12 tháng 1-12 tháng |
100-1000 1-700 2 |
| Viêm gan B |
-
Choáng phản vệ - Hội chứng Guilain-Barre |
1-6 tuần |
1-2 5 |
| Sởi |
-
Sốt co giật - Giảm tiểu cầu - Choáng phản vệ |
5-12
ngày 15-35 ngày 0-1 giờ |
333 33 1-50 |
| OPV |
-
Liệt liên quan đến vaccin bại liệt (VAPP). - Nguy cơ cao hơn với liều đầu tiên |
4-30 ngày |
0,76-1,3
(liều đầu) 0,17 (liều tiếp theo) 0,15 (người tiếp xúc) |
| Uốn ván |
-
Viêm dây thần kinh cánh tay. - Choáng phản vệ - Áp xe |
2-28
ngày 0-1 Giờ 1-6 tuần |
1-6 6-10 |
| DTP |
-
Khóc thét dai dẳng >3 giờ - Cơn co giật - Giảm trương lực, giảm phản xạ (HHE). - Choáng phản vệ - Hội chứng não |
0-24
giờ 0-2 ngày 0-24 giờ 0-1 giờ 0-3 ngày |
1000-6000
570 570
20 0-1 |
|
Viêm não Nhật Bản B |
-
Phản ứng dị ứng nặng - Triệu chứng liên quan đến hệ thần kinh |
10-1000 1-2.3 |
|
| Sốt vàng |
-Viêm
não tủy - Dị ứng, choáng phản vệ |
7-21
ngày 0-1 giờ
|
500-4000
trẻ sơ sinh dưới 6 tháng tuổi 5-20 |
Để giảm thiểu tác hại của sự cố sau tiêm cần có hệ thống giám sát, báo cáo thống kê, hành động xử lý kịp thời từ cấp cơ sở đến Trung ương. Ngoài ra, việc điều tra sau đó để tìm đúng nguyên nhân sai sót cần được làm minh bạch, trung thực. Việc tuyên truyền trấn an dư luận với cha mẹ và quần chúng nhân dân cần được làm nghiêm túc trên cơ sở khoa học có tình, có lý. Việc xử lý và thông tin qua các cơ quan truyền thông là công việc hết sức tế nhị nhạy cảm cần thận trọng và đúng hướng nhằm tạo niềm tin lâu dài của cộng đồng với công tác tiêm chủng.
22.9. TRIỂN VỌNG CỦA CÔNG NGHỆ SẢN XUẤT VACCIN
Vaccin là sản phẩm được chế tạo từ các vi sinh vật (virus, vi khuẩn, nấm men) hoặc các kháng nguyên đặc hiệu, được đưa vào cơ thể người gây miễn dịch chủ động nhằm phòng nhiễm khuẩn do các vi sinh vật tương ứng gây ra. Thuật ngữ vaccin E.Jenner dùng đầu tiên bắt nguồn từ chữ Latinh “vacca” (con bò) để chỉ chất chế từ vảy đậu bò dùng chủng cho người nhằm phòng bệnh đậu mùa. Sau này, L.Pasteur dùng thuật ngữ vaccin rộng rãi để ghi nhớ công trình có ý nghĩa lịch sử của E.Jenner.
Nhìn chung các vaccin hiện này thuộc hai nhóm chính: Vaccin bất hoạt (còn gọi là vaccin chết) chứa các vi sinh vật đã bị diệt hoặc các ngoại độc tố của chúng đã được giảm độc không còn khả năng gây bệnh (tác nhân bất hoạt nhiệt, bức xạ, siêu âm, hoá chất như formalin, phenol, beta probiolactol, merthiolate). Những tác nhân này phải có tác dụng làm giảm độc và bảo vệ kháng nguyên.
Vaccin giảm độc lực (Vaccin sống) chứa vi khuẩn hoặc virus đã được giảm độc bằng cách cấy chuyền hoặc xử lý sao cho mất khả năng gây độc hoặc bị biến chủng không còn khả năng gây độc nữa nhưng còn khả năng miễn dịch.
Khởi đầu 200 năm trước đây là sự ra đời của vaccin đậu mùa. Rồi gần 100 năm sau vaccin dại lần đầu tiên được chủng ngừa cho người, đến những năm 1890 lần lượt ra đời vaccin tả, thương hàn, dịch hạch Thập kỷ đầu thế kỷ là vaccin ho gà, lao. Đến những năm 80 của thế kỷ 20, hơn 20 loại vaccin khác được đưa vào sản xuất.
Trong 27 loại vaccin, tất cả đều được tiêm trừ 3 loại đã có vaccin uống là bại liệt, tả, thương hàn. Không phải tất cả các trẻ em trên thế giới đều có thể được dùng vaccin ví như vaccin tả, thương hàn, sốt – vàng chỉ cần cho người sống trong một vùng dịch hoặc có ghé qua vùng đó. Trong sơ đồ miễn dịch chuẩn đang dùng ở các nước đang phát triển cũng có tới ít ra từ 5-6 mũi tiêm. Ở Mỹ trẻ em được tiêm chủng với 14 loại (11 loại trước 8 tháng tuổi) nhiều gấp đôi số lượng yêu cầu 10 năm trước.
Với hơn 200 loại vaccin đang nghiên cứu và phát triển, kể cả vaccin phòng bệnh do phế cầu khuẩn và não cầu khuẩn gây ra, số lần tiêm sẽ không giảm đi. Ông Walter-vADNermissen của hãng SB phát biểu trong cuộc họp của CVI gần đây cho rằng ít nhất sẽ có 25 loại vaccin cho trẻ em vào năm 2010. Như vậy trẻ em đang quá tải vì những mũi tiêm ! Và những thầy thuốc y học dự phòng có liên quan đến sự quá tải này hơn chính cha mẹ của những đứa trẻ khỏe mạnh phải tiêm vaccin. Vấn đề này phức tạp hơn ở những nước phát triển vì cả những mũi tiêm không an toàn nữa.
Việc phối hợp hầu hết các vaccin vào một mũi tiêm là một cách để hạn chế số lần tiêm vaccin. Các tiến bộ kỹ thuật trong tương lai dĩ nhiên sẽ sản xuất được nhiều loại khác như vaccin uống nhưng trước mắt cần “Một hỗn hợp kháng nguyên trộn vào một sản phẩm đơn thích hợp vẫn là một giải pháp hợp lý tránh quá tải cho trẻ”.
22.9.1. Thành tựu (1949 - 1983)
1949: Vaccin đa giá đầu tiên, liên kết các kháng nguyên bạch hầu và ho gà, bạch hầu và uống ván, bạch hầu – ho gà – uốn ván (DTP: Diphteria-Pertussis-Tetanus).
1955: Vaccin đơn giá (1 bệnh) đa chủng đầu tiên vaccin bại liệt bất hoạt (IPV: Inactivated Polio Vaccine) liên kết 3 týp virus polio được dùng để tiêm và vaccin thương hàn, phó thương hàn A và B/
1957: Phối hợp ađenovirus, cúm (được chấp nhận sử dụng năm 1980)/
1958: Vaccin bại liệt 3 týp theo đường uống (OPV) “sabin” đã được sử dụng rộng rãi ở Liên bang Xô Viết từ năm 1958 và được đăng ký ở Mỹ năm 1963.
1967: Phối hợp sởi – đậu mùa (được chấp nhận năm 1985 sau khi đã thanh toán bệnh đậu mùa).
1970: Phối hợp sởi Đức (rubella) – quai bị.
1971: Phối hợp sởi – rubella và sởi – quai bị – Sởi Đức.
1973: Phối hợp sởi – quai bị.
1975: Vaccin cộng hợp 2 chủng (A-C) của não cầu khuẩn sử dụng kháng nguyên vỏ vi khuẩn polyxacarit (MenPS)
1977: Vaccin phế cầu polyxacarit (PnPS) cộng hợp 14 chủng của phế cầu khuẩn
1981: Vaccin viêm màng não thế hệ 2 phối hợp 4 chủng của não cầu khuẩn (A, C, Dịch vụ và W 135).
1983: Vaccin phế cầu 23 chủng thay thế loại 14 chủng.
Với tổ chức CVI khuyến khích dùng vaccin đa giá và đơn giản hóa việc tiêm chủng nhằm tăng số lượng trẻ miễn dịch với kháng nguyên mới càng sớm càng tốt.
Những lợi điểm của vaccin
- Về thực tiễn:
+ Người được chủng ngừa và gia đình: giảm đau và lo lắng vì bị tiêm ít hơn, giảm số lần đi tiêm. Năm 2001, tại Pháp, nhờ sử dụng vaccin liên hợp, trẻ < 2 tuổi, chỉ phải tiêm 7 mũi, thay vì phải tiêm 88 mũi; trẻ < 18 tuổi, chỉ phải tiêm 11 mũi, thay vì phải tiêm tổng cộng 55 mũi.
+ Nhân viên chủng ngừa: tiết kiệm thời gian, giảm nguy cơ bị kim châm.
- Về y tế cộng đồng:
+ Tăng tỷ lệ chủng ngừa.
+ Các kháng nguyên mới dễ được chấp nhận hơn.
+ Lợi điểm về lịch chủng ngừa.
- Về kinh tế:
Tiết kiệm trong các khâu
+ Sản xuất: thủ tục xuất lô, bao bì, kho chứa, chuyên chở, kiểm kê.
+ Đưa thuốc và cơ thể: Ống tiêm, kim tiêm, nhân viên tiêm.
a, Các khó khăn khi phát triển một vaccin phối hợp
Phải bảo đảm sự tương thích giữa các loại thành phần của các vaccin được liên hợp với nhau (kháng thể, chất bảo quản, chất phụ gia, tá dược, chất ổn định)
Phải bảo đảm được độ bền vững của các vaccin thành phần.
Phải bảo đảm tính gây miễn dịch và hiệu quả bảo vệ của từng kháng nguyên.
Phải bảo đảm phối hợp không làm tăng tác dụng phụ của các vaccin được phối hợp.
b. Nguyên lý phối hợp
Khi công nghệ vaccin phát triển, như Phó tổng Giám đốc hãng SB Francis ADNres đánh giá, vaccin phối hợp 10 loại kháng nguyên là “kỹ thuật có thể thực hiện được”. Người ta cho rằng vaccin DTP sẽ là bộ khung chỉ cần đắp thêm các kháng nguyên khác sẽ có tác dụng hiệu quả toàn cầu. Sự lựa chọn này có 2 lý do chính: DTP được sử dụng rộng rãi, đồng thời DTP còn được xem là một vaccin ổn định và vẫn giữ vai trò chính của các chương trình tiêm chủng quốc gia trên toàn thế giới (những chương trình này đã chủng ngừa được khoảng 75-80% trẻ em trên thế giới dưới 2 tuổi). Vào năm 1991, một loại vaccin DTP mới thành phần kháng nguyên ho gà vô bào (DPaT) được đăng ký ở Mỹ. Vaccin ho gà vô bào này đã được phát triển đầu tiên ở Nhật gần 20 năm trước, sử dụng một hoặc nhiều kháng nguyên tinh khiết của vi khuẩn ho gà – thay cho vaccin ho gà “toàn tế bào” cổ điển (wP) DtaP công hiệu như DTwP nhưng ít có phản ứng phụ hơn. Song loại này đắt giá, cao gấp rưỡi so với DTwP trên thị trường nước Mỹ.

Hình 22.16: Sản xuất vaccin tả ở quy mô lớn
Sự xuất hiện các kháng nguyên hóa học mới như Hep B (Viêm gan B) hoặc Hib (Haemophilus influenza typ b) gây viêm màng não và viêm phế quản đã tạo thêm các dạng phối hợp mới, DTwP với HepB hoặc Hib hoặc với Hib và IPV, cũng có khi người ta dùng của vaccin DTwP-HepB dạng nước tiêm cùng vaccin Hib đông khô. Bạn cũng có thể phối hợp Hib và HepB với HepA. Cho đến nay, đã có 17 kiểu phối hợp vaccin theo nhiều phương pháp thích hợp. Và sẽ không có lý do gì để chúng ta không thấy được 17 loại vaccin phối hợp khác thành 34 loại.
Để phối hợp tốt đã ra đời kỹ cộng hợp. Các vấn đề nảy sinh cần giải quyết vaccin là giá cả, liều lượng thích hợp, quy thành sản xuất, nhu cầu bảo quản lạnh, tuổi thọ vaccin, phản ứng phụ, hiệu quả bảo vệ và nhiều điều khác. Nhờ máy tính với vaccin phòng 5 bệnh (bạch hầu, uốn ván, ho gà, Hib và viêm gan B), đã có 16.000 kiểu phối hợp khác nhau, vì thế phối hợp là một sự thay thế hợp lý để tiết kiệm mũi tiêm. Dù thế nào, cần loại trừ các kháng nguyên thừa khi phối vaccin.
Ở các nước đang phát triển cần cân nhắc khi phải đưa HepB hoặc Hib vào chương trình tiêm chủng mở rộng. Có thật sự cần phối hợp vaccin, liệu có thừa – khi ghép thêm ác kháng nguyên mới chưa gây dịch … cũng như vấn đề giá cả và hệ thống dây chuyền lạnh. Trường hợp tự sản xuất DTP thì có nên nhập DTP-HepB-HiB hay chỉ nhập đơn lẻ các kháng nguyên dạng bán thành phẩm? Muốn vậy, vaccin DTP tự sản xuất phải đạt chất lượng cao của quốc tế quy định. Với các nước còn đang tự sản xuất DTwP thì có nên nhập DtaP ? Nói chung các nước đang phát triển vẫn thích dùng DTwP hơn vì rẻ tiền, vì còn nghi ngờ công hiệu của Pa và cần duy trì nền sản xuất đang có của chính các nước đó.
Giá còn đắt là cản trở trước nhất cho việc sử dụng vaccin phối hợp ở các nước đang phát triển. Các vaccin phối hợp bán ở Mỹ (14-20 USD/liều) nếu mua số lượng lớn có UNICEF trợ giá với các nước nghèo có thể thấp hơn 10 USD nhưng chắc không dưới 2 USD/liều. Trong khi các nước nghèo còn phải lo bao cấp các vaccin cần thiết hơn như DTP, BCG, bại liệt, sởi thì các vaccin phối hợp quả là khó bán được rộng rãi ở các nước này. Để giảm giá cần tăng cường tiếp thị để mọi người dân thấy được cái lợi của con em họ khi dùng vaccin phối hợp, tăng số lượng bán ra song song với việc giảm bớt các chi phí trung gian như công tiêm chích và đào tạo các nhân viên y tế, các chi phí do dụng cụ tiêm, phí vận chuyển và bảo quản, giảm tỉ lệ hao hụt vaccin như đóng lọ liều phù hợp tùy loại, tùy thị trường.
Trở ngại cuối cùng để phổ cập vaccin phối hợp là vấn đề thông tin tuyên truyền về công thức phối hợp, hiệu quả phòng bệnh cao và các phản ứng phụ ít của vaccin mới chưa kể những thông tin công nghệ phối hợp vaccin cho các nước đang phát triển.
22.9.2. Những vấn đề công nghệ
Bản chất kháng nguyên, sự tương tác trong hỗn hợp, cộng hợp và dung nạp, định lượng kháng nguyên.
Tính hiệu quả và an toàn so sánh giữa phối hợp với từng thành phần đơn.
Công thức và ảnh hưởng của chất đệm, pH, bảo quản trong vaccin đa giá.
Chi phí cho kiểm định in vitro và in vitro kết quả thực địa theo từng vùng dân cư và dịch tễ khác nhau.
Sự tương đồng giữa hiệu quả huyết thanh học với dịch tễ học (nhất là các thành phần đơn nguyên tương tự như kháng nguyên vi khuẩn ho gà).
Thực địa với vaccin hỗn hợp khó đánh giá hết hiệu quả của từng hợp phần nếu dùng riêng. Tổng chi phí để cho ra đời một loại vaccin phối hợp mới cần đầu tư 100-200 triệu USD.
22.9.3. Vấn đề thị trường
Phối hợp vaccin cho phù hợp nhu cầu của khối các nước phát triển và nghèo hay cho cả hai. Liệu có thu hút tham gia chung của tất cả các nhà sản xuất vaccin hay chỉ khu trú 5 công ty lớn. Liệu có độc quyền công thức phối hợp và độc quyền phân phối vaccin để hứa hẹn đầu tư ? Tuổi thọ vaccin phối hợp liệu có dài như vaccin đơn hay dễ bị thay thế trong thời đại phát triển công nghệ như hiện nay. Nếu tuổi thọ ngắn, cần cân nhắc đầu tư sao cho giá cả phải chăng nếu không sẽ khó tiêu thụ vaccin phối hợp.
Cuối cùng là thói quen về tiêu thụ và chính sách tự lực sản xuất vaccin ở các nước đang phát triển cũng ảnh hưởng đến khả năng đầu tư phát triển các vaccin phối hợp mới. Dù sao cũng có những số liệu khả quan về thị trường tiêu thụ các vaccin phối hợp ví dụ thị trường ở Anh quốc từ 1,2tỉ USD năm 1992 tăng dần 1,7 tỉ USD năm 1997 và năm 2002 sẽ là 3,8 tỉ USD (trong 10 năm qua vaccin phối hợp chiếm 40-50 thị phần vaccin).
Phối hợp vaccin còn mở đường phát triển cho các nhà sản xuất khi cần đẩy mạnh số lượng bán ra bằng cách phổ cập vaccin đơn giá thấp vào một loại đa giá và ngược lại. Phải nắm bắt yêu cầu của thị trường riêng mỗi nước theo kiểu bệnh từng địa phương để kịp đưa vào những vaccin phù hợp đó là chiến lược phát triển của các nhà sản xuất lớn hiện nay. Có những bệnh chưa phải tối nguy hiểm như thủy đậu hoặc quai bị nhưng nếu có thêm vaccin này trong vaccin phối hợp đa giá sẽ hấp dẫn cộng đồng tránh hội chứng lạm dụng vaccin ví như việc phối hợp một số kháng nguyên nhất định trong nhiều nguyên nhân tiêu chảy để chỉ định rạch ròi cho người du lịch hay chỉ dùng cho dân cư ở những nơi có các bệnh địa phương. Các tổ chức quốc tế WHO, CVI sẽ định hướng phát triển vaccin phối hợp chung toàn cầu trong một ngày gần đây để phát huy sức mạnh của dạng vaccin phối hợp mới nhằm tăng hiệu quả an toàn cho người sử dụng.
